Болест на Кройцфелд-Якоб (CJD): причини, симптоми, диагноза и лечение
Съществуват редица заболявания в света, чийто процент от засегнатите хора е много малък. Това са така наречените редки болести. Една от тези редки патологии е Болест на Кройцфелд-Якоб (CJD) , които ще бъдат обсъдени в цялата тази статия.
При болестта на Кройцфелд-Якоб (CJD) аномалията в протеина причинява прогресивно увреждане на мозъка, което води до ускорено намаляване на умствената функция и движение; достигайки до човека кома и смърт.
Какво представлява болестта на Кройцфелд-Якоб?
Болестта на Creutzfeldt-Jakob (CJD) се установява като рядко мозъчно разстройство, което също е дегенеративно и неизменно фатално. Счита се за много рядко заболяване, тъй като засяга приблизително един милион души.
CJD обикновено се появява в напреднали етапи от живота и се характеризира с бързо развиващия се процес , Неговите първи симптоми обикновено се появяват на 60-годишна възраст и 90% от пациентите умират една година след диагностициране.
Тези първи симптоми са:
- Памет неизправности
- Промени в поведението
- Липса на координация
- Зрителни смущения
С напредването на болестта психическото влошаване става много важно и може да причини слепота, неволеви движения, слабост в крайниците и кома.
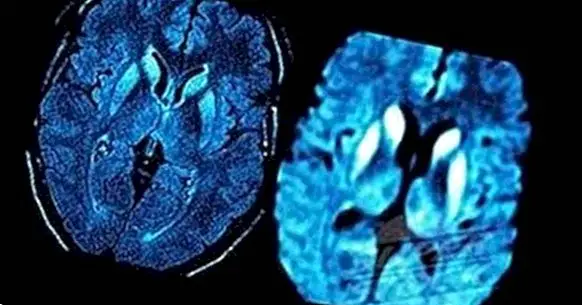
Болестта на Кройцфелд-Якоб (CJD) съответства на семейство от заболявания, наречени трансмисивни спонгиформни енцефалопатии (ТСЕ). При тези заболявания заразените мозъци имат дупки или дупки, които се възприемат само от микроскопа ; като изглежда подобен на този на гъби.
каузи
Основните научни теории твърдят, че това заболяване не е причинено от вирус или бактерии, а от вид протеин, наречен прион.
Този протеин може да има както нормално, така и безвредно, както и инфекциозно, което причинява заболяването и причинява останалата част от обичайните протеини да се сгъват по абнормен начин, засягайки способността им да функционират.
Когато тези необичайни протеини се появят и се съберат, те образуват влакна, наречени плаки, които могат да започнат да се натрупват няколко години преди появата на първите симптоми на болестта.
Видове болест на Кройцфелд-Якоб
Има три категории болест на Кройцфелд-Якоб (CJD):
1. Sporadic CJD
Това е най-често срещаният тип и се появява, когато лицето все още не е знаело рисковите фактори за болестта. Той се проявява в 85% от случаите.
2. Наследствено
Това се случва между 5 и 10 процента от случаите. Те са хора с фамилна анамнеза за заболяване или положителни тестове за генетична мутация, свързани с него.
3. Придобит
Няма данни, че CJD е заразен чрез случайни контакти с пациент, но се предава чрез излагане на мозъчна тъкан или нервната система. Той се среща в по-малко от 1% от случаите.
Симптоми и развитие на това заболяване
Първоначално болестта на Кройцфелд-Якоб (CJD) се проявява под формата на деменция, с промени в личността, увреждане на паметта, мислене и преследване ; и под формата на проблеми с мускулната координация.
Тъй като болестта прогресира, умственото влошаване става все по-остро. Пациентът започва да страда от неволни мускулни контракции или миоклонус, губи контрол на пикочния мехур и може дори да заслепи.
И накрая, човекът губи способността да се движи и да говори; докато най-накрая се появи кома. В този последен етап възникват други инфекции, които могат да доведат до смърт на пациента.
Въпреки че симптомите на CJD могат да изглеждат подобни на тези на други невродегенеративни заболявания като болестта на Алцхаймер или Хънтингтън, CJD причинява много по-бързо влошаване на способностите на човека и има уникални промени в мозъчната тъкан, те могат да бъдат наблюдавани след аутопсията.
диагноза
Засега няма установен диагностичен тест за болестта на Кройцфелд-Якоб, така че откриването му става наистина сложно.
Първата стъпка в извършването на ефективна диагноза е да се изключи всяка друга лечима форма на деменция. , за това е необходимо да се извърши пълен неврологичен преглед. Други тестове, използвани при диагностициране на CJD, са спинална екстракция и електроенцефалограма (EEG).
Също така, компютърна томография (CT) или магнитен резонанс (MRI) на мозъка може да бъде полезна, за да се изключи, че симптомите се дължат на други проблеми като мозъчни тумори и да се идентифицират общи модели на мозъчна дегенерация на CJD.
За съжаление, единственият начин да потвърдите CJD е чрез мозъчна биопсия или аутопсия.Поради опасността си тази първа процедура не се извършва, освен ако не е необходимо да се изключва всяка друга лечима патология. В допълнение, рискът от инфекция от тези процедури ги прави още по-сложни за изпълнение .
Лечение и прогноза
Точно както няма диагностичен тест за това заболяване, няма лечение, което да го излекува или да го контролира.
Понастоящем пациентите с CJD получават палиативни лечения с основна цел да облекчат симптомите си и да накарат пациента да се радва на възможно най-високо качество на живот. В тези случаи употребата на опиати, клоназепам и натриев валпроат може да помогне за намаляване на болката и облекчаване на миоклонуса. Що се отнася до прогнозата, перспективата за болно лице на CJD е доста обезкуражаващо. След шест месеца или по-малко, след появата на симптомите, пациентите не са в състояние да се погрижат за себе си.
като цяло, разстройството става смъртоносно за кратък период от време, приблизително осем месеца ; макар че малка част от хората оцеляват до една или две години.
Най-честата причина за смъртта при CJD е инфекция и сърдечна или респираторна недостатъчност.
Как се предава и как да се избегне това
Рискът от предаване на CJD е изключително нисък; като лекарите, които работят с мозъка или нервната тъкан, са най-изложени на това.
Това заболяване не може да бъде предадено във въздуха или чрез контакт с лице, което страда. Въпреки това, пряк или непряк контакт с мозъчна тъкан и течност на гръбначния мозък е риск .
За да се избегне вече ниският риск от инфекция, хората, които подозират или вече са диагностицирани с CJD, не трябва да даряват кръв, тъкани или органи.
Що се отнася до хората, които се грижат за тези пациенти, здравните специалисти и дори погребалните специалисти трябва да приемат серия от предпазни мерки при извършване на тяхната работа. Някои от тях са:
- Измийте ръцете и изложената кожа
- Покрийте разфасовки или ожулвания с водоустойчиви бинтове
- Носете хирургически ръкавици при работа с тъкани и течности на пациента
- Използвайте предпазни средства за лице и спално бельо или друго облекло за еднократна употреба
- Почиствайте в дълбочина инструментите, използвани при всяка интервенция или които са били в контакт с пациента